ESR1突變對乳腺癌治療效果的影響
ESR1突變對乳腺癌療果的影響
HR+/HER2-晚期乳腺癌的一線治療:帕博西尼+芳香化酶抑制劑
在HR+/HER2-/ESR1突變的晚期乳腺癌的一線治療中,比較芳香化酶抑制劑和氟維司群與帕博西尼并用藥物的療效和安全性的一項多中心,隨機對照的III期試驗PADA-1的探索性結果表明,基線時ESR1突變的狀態可能對帕博西尼+芳香化酶抑制劑聯合治療的預后產生影響。
*【HR+】: HR是激素受體,包括雌激素受體ER和孕激素受體PR。
法國René Huguenin中心的Francois C. Bidard在第56屆美國臨床腫瘤學會(ASCO20 Virtual Scientific Program,5月29~31日,網絡會議)上發表了該研究結果。
試驗分兩個階段進行
ESR1突變乳腺癌表現出對雌激素受體(ER)的非配體依賴的持續激活和對芳香化酶抑制劑的耐藥,占到復發病例的1-5%,在芳香化酶抑制劑獲得性耐藥后,可占到復發病例的30%~40%。對于先前接受過治療的ESR1突變晚期乳腺癌,氟維司群比芳香酶抑制劑療效更好。但由于未顯示對后續治療有顯著療效,早期導入氟維司群尚存在爭議。
PADA-1研究分為兩個主要階段:作為HR+/HER2-晚期乳腺癌的一線治療,
第一階段用帕博西尼 +芳香酶抑制劑治療,通過檢測循環腫瘤DNA(ctDNA)來評估在基線時,試驗開始1個月時,以及此后每2個月時的ESR1突變。
在第二階段中,將在第一階段中具有ESR1突變激活且無疾病進展的患者隨機分配到芳香酶抑制劑(+帕羅西尼)組和氟維司群(+帕羅西尼)組。
在第一階段,從2017年4月~2019年1月,共登記了1,017例。這項研究仍在進行中,截至今年2020年4月,中位隨訪時間為21.2個月,其中452例患者接受了第一階段治療, 135例患者將繼續進行第二階段治療。主要終點為第二階段的無進展生存期(PFS),以及第一階段和第二階段的安全性。
術后ET +芳香化酶抑制劑治療后ESR1突變風險增加
*ET:內分泌治療
分析的結果是,基線處轉移性病變預處理的ESR1突變率為3.2%(95%CI 2.2-4.5%),中位突變等位基因頻率為2.5%(四分位間距0.6-6%,范圍0.1-46%)。
查看每位患者在基線時ESR1突變的比例,發現無骨轉移與骨轉移 [1.2%vs. 4.0%,優勢比(OR)3.4,95%CI 1.2- 14.4],絕經前與絕經后(0.8%vs. 4.1%,相同5.4,1.6-33.7),無ET與ET +芳香化酶抑制劑治療史[2.4%vs. 7.1%,與上述相同為3.0、1.4~6.7,*僅ET史OR 0.5, 95%CI 0.1~1.7]風險增高。與其他背景(組織學亞型,pT / pN分類,轉移灶及其數量等)無關。
基線時存在或不存在ESR1突變的患者用帕博西尼+芳香酶抑制劑治療的中位PFS,在無ESR1突變的組中為26.7個月(95%CI 24.1~29.4個月),但在具有ESR1突變的組中為11.0個月(未達到8.3個月,危險比2.3,95%CI 1.5~3.6)中,預后很差(圖)。
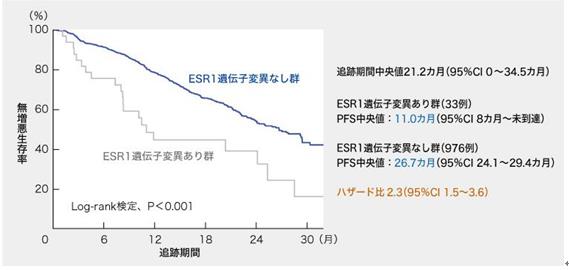
圖表:基線時存在和不存在ESR1突變情況下,用帕博西尼+ 芳香酶抑制劑治療的PFS(由編輯部根據ASCO 2020公告數據創建)
在33例ESR1突變的患者中,有23例在4周時早期清除,次要等位基因頻率小于0.1%。但是,在23例中的15例中再次檢測到ESR1突變。此外,ESR1突變已在1個月正常化的患者中位PFS為24.1個月(95%CI 10.5個月~未達到),而隨后觀察到的患者為7.4個月(同期2.5個月~未達到)。而且預后明顯較差(P <0.001,Logrank檢驗)。
基于以上結果, Bidard表示:” 在HR+/HER2-晚期乳腺癌患者中,在術后接受芳香酶抑制劑的輔助內分泌治療后,其ESR1突變的風險可能更高。在進行帕博西尼+芳香酶抑制劑前,尚有考慮進行篩查的空間。在這些患者中,基線時是否存在ESR1突變也可作為帕博西尼+芳香酶抑制劑治療的預后標志物。即使發現ESR1突變,也可能會有一些效果。” 他說,“重點是選擇性雌激素受體調節劑是否有助于改善這類患者的預后。”


