[續]癌癥光免疫療法:轉移/復發癌癥的終極治療方法
在美國,用近紅外線照射癌組織使其滅亡的“光免疫療法”已經完成了部分臨床試驗。 日本也于今年3月在國立癌癥研究中心東病院(千葉縣)開啟了國內Ⅰ期試驗。該治療方法是美國國立保健研究所(NIH)的下屬美國國立癌癥研究所(NCI)開發的主任研究員小林久隆醫生開發的。2017年10月,日本就醫網曾推送過關于光免疫療法的文章《癌癥新療法-光免疫療法 日本年內開始臨床試驗》,在患者圈內反響強烈。日本國內外的患者對光免疫治療期待都很高,事隔1年,日本就醫網跟蹤日本本土的信息,持續為您帶來進展情況。

用近紅外線1日消滅癌細胞,可用于轉移復發癌癥
癌癥的光免疫治療在美國先行,已經完成了Ⅱ期臨床試驗。今年在美國、日本和其他地區正在或將要開展Ⅲ期臨床試驗。美國食品藥品監督局(FDA)已經承諾對該治療進行迅速審查流程,2年內運用于臨床治療。
目前的試驗對象是日本、美國的復發頭頸部腫瘤(喉、口、耳、鼻、顎等),將來可以擴展到肺癌、大腸癌、乳腺癌、胰腺癌、前列腺癌領域。
小林醫生希望1處癌癥僅需1次治療,治療全身性轉移癌癥后達到疫苗效果可防止復發,目前正在努力開發這種具有劃時代意義的治療方法。
美國的臨床試驗表明:復發頭頸部腫瘤治療有效率93%,完全有效率47%
――日本也將開展光免疫療法(近紅外線免疫療法:NIR-PIT)(注1)的臨床試驗,是否可以獲得和美國一樣的成績呢?
小林: 美國的Ⅱ期試驗針對復發的頭頸部腫瘤,在幾家醫院中共治療30例。目前只公開了托馬斯杰斐遜大學的7個案例,歐洲的學會公布了Ⅰ期試驗的另外8例,一共能看到15個案例。(Gleysteen等,2017年美國頭頸部學會)
腫瘤縮小30%以上的15例中有14例(有效率93%),其中7例腫瘤消失(完全有效率47%)。治療需要多次用近紅外線照射照射腫瘤,也有僅照射1次就有效的,相對于其他治療無效,這些患者的治療效果非常喜人。光免疫治療的效果受到好評后,美國FDA將其納入快速審批名單。
現在,我們爭取在美國、日本和其他地區開展Ⅲ期臨床試驗。如果Ⅲ期能獲得之前試驗中15例的治療效果,可盡早完成臨床試驗階段,得到FDA的批準用于正式臨床治療。
(注1)光免疫療法:將光反應物質(IR700)附著在能與癌細胞結合的抗體上,然后向體內注射這種藥劑。抗體隨血流附著在癌細胞上,然后用近紅外線光源(直接照射或內窺鏡照射)照射癌組織,光反應物質發熱后破壞癌細胞膜。這種方式不損壞正常細胞,只對癌細胞有極高的選擇性殺傷作用。
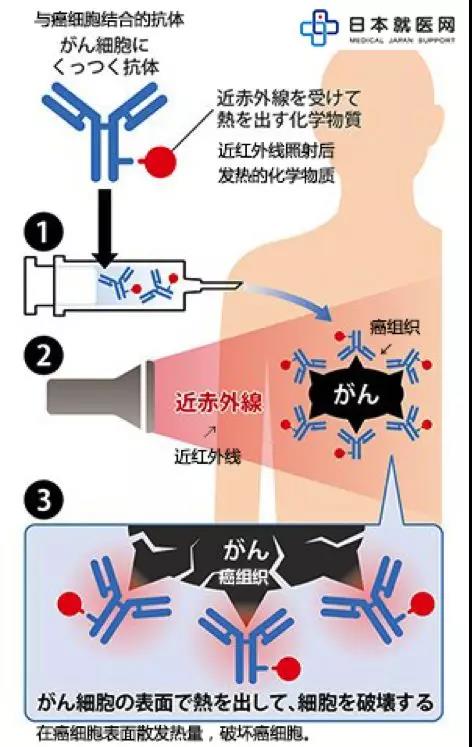
圖1:使用近紅外線治療的示意圖
――初期臨床試驗選擇頭頸部腫瘤的理由
小林: 頭頸部腫瘤是發生于食道以上的腫瘤,如口腔內、舌、牙齦、面頰、咽喉、鼻等。這些部位不需要內窺鏡,可以用光源直接照射。作為臨床試驗,簡單的治療更容易被醫生接受,也更容易獲得成功。
正在考慮肺癌、大腸癌、乳腺癌、胰腺癌、前列腺癌的臨床試驗
――小林先生認為“光免疫治療理論上可以覆蓋全身8~9成的癌癥”。那么,這個次序該如何排列呢。
小林:針對光免疫治療中使用的抗體,目前確定了2個方向同時進行,一是使用現有的光敏抗體用于其他腫瘤的治療;二是開發新的光敏抗體。前者將與用于臨床治療的腫瘤,除了頭頸部腫瘤,還包括肺癌、乳腺癌、大腸癌、胰腺癌。
按照一般規則,腫瘤的臨床試驗是以臟器為單位,逐個進行考證的,臨床試驗階段非常花費時間。這種分臟器的方法本來是以外科治療為目的的,而沒有考慮癌的性質。
光免疫療法使用癌細胞膜上的EGFR(上皮成長因子受體)與抗體結合,頭頸部腫瘤、肺癌、乳腺癌等都存在EGFR。主持這項臨床試驗的是美國一家與NIH相關的醫藥公司,也許他們能摸索出一條打破陳規舊俗的辦法。美國FDA也正在改變觀念,傾向與將癌癥按性質區分。
NIH準備將新開發的抗體用于前列腺癌。前列腺癌具有一種稱為PSMA抗原(特異性膜抗原),新抗體著眼于這個抗體的附著。
1處癌癥僅需1次治療 同時防止全身性轉移和復發
――使用直接攻擊癌細胞的光免疫療法,可以聯合攻擊抑制性T細胞(注2)的方法,小林醫生認為“聯合使用可能更有效果”。
小林:光免疫療法和解除免疫抑制的方法是兩個獨立的方法,但是從根源上是表里一致的。直接攻擊癌細胞的方法有效率比較高,但是完全有效率只有3~4成。而攻擊抑制性T細胞的方法可以對轉移癌癥發揮較好的效果,但不能治愈患者。
小林醫生的研究室已經在動物實驗中明確了兩種治療方法連用的效果。1次治療1處腫瘤,同時治療全身性轉移,進一步治療后對癌細胞產生疫苗效應,有效阻止癌癥復發。
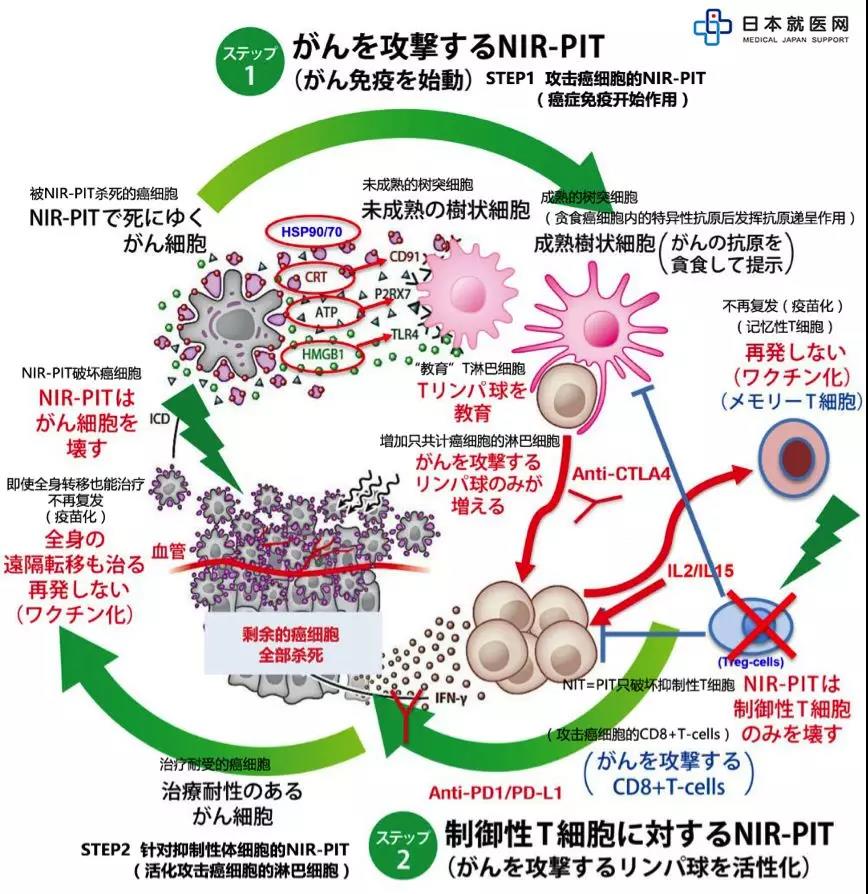
圖2:光免疫治療(NIR-PIT)后的階段性反應機制,機體內持續發生免疫抗癌反應
如上圖所示,首先用光免疫療法破壞癌細胞膜,癌細胞膜內抗原流出細胞外。然后癌細胞附近的樹突細胞貪食癌細胞內的抗原,將抗原信息傳達給T細胞。T細胞接收信息后被活化并開始分裂,開始攻擊具有其抗原的癌細胞。
在這個機制中,抑制性T細胞不但妨礙免疫細胞攻擊癌細胞,還妨礙樹突細胞的活性。如果攻擊抑制性T細胞,這一連續免疫反應機制就可能順利完成。因此,聯合使用兩種方法是有科學理論基礎的。
(注2): 攻擊抑制性T細胞的方法:攻擊癌細胞附近妨礙免疫細胞攻擊癌細胞的抑制性T細胞的方法。注射近紅外線物質(IR700)附著抗體,物質與抑制性T細胞結合,光敏后抑制性T細胞死亡。也就是將癌細胞附近的免疫細胞開關從“OFF”扳到“ON”的過程。免疫細胞開始攻擊癌細胞。免疫細胞還能隨血流繼續攻擊體內其他部位的癌細胞。
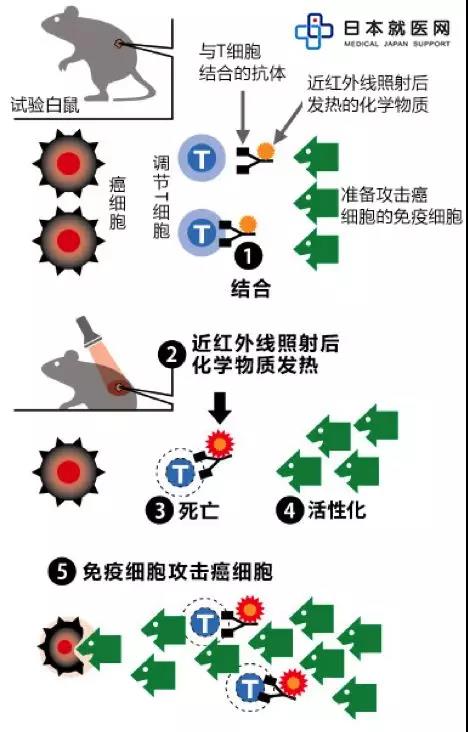
圖3:抑制性T細胞的攻擊方法
記憶性T細胞可以記憶多種癌抗原,產生疫苗效果
――僅需治療1次的方法,為什么體內會產生疫苗效果。
小林: 圖2顯示了淋巴細胞活化分裂后開始攻擊癌細胞的過程,同時有一種記憶性T細胞可以記憶癌細胞的特性(抗原)。這種記憶性T細胞將長期生存在體內,遇有同樣特性的癌細胞時將再次發起攻擊。就像疫苗一樣發揮作用。
小白鼠動物實驗中已經取得了成果,針對某處腫瘤進行光免疫治療,轉移瘤也一起消失,相同性質的癌癥不會在體內其他部位復發。向治愈的小白鼠體內再注射同樣的500萬個癌細胞,小白鼠的腫瘤不再復發。通常注射500萬個癌細胞,小白鼠會在3周內死亡。
當然,小白鼠和人類的免疫機制有所不同,人類治療到底該如何進行,今后NIH將在臨床實驗中確認。

――腫瘤的復發是多數患者所擔心的,如果能預防就好了。
小林: NIH已經做好了人類患者的臨床試驗準備。我的終極目標不是只治療眼前的癌癥,而是杜絕復發和轉移。
本來世上就有“癌癥疫苗”,一般的癌癥疫苗是將癌的一種抗原注入體內生成記憶性T細胞,但是癌細胞往往會將抗原蛋白質隱藏起來,從而T細胞無法攻擊癌細胞。
針對癌細胞的問題,現在我們正在開發的治療方法將一次性破壞癌細胞,記憶性T細胞獲取多種癌抗原后,增加了癌細胞被攻擊的機率,從而達到可靠的預防復發作用。而且不用擔心免疫過激引起自身免疫性疾病。
著眼于非侵襲性治療方法
――光免疫療法如何與外科、放療、化療相結合。
小林: 光免疫療法如何與其他治療方式結合取決于它的治療效果。原則上,非侵襲的治療方法給患者的身體負擔小,也可以控制醫療成本。
外科治療切開身體的同時,聯合光免疫治療是可行的。比如針對身體深處癌細胞和正常細胞混在一起的腦腫瘤、胰腺癌,可能需要與外科結合,縮小手術范圍。
另一方面,我認為在對患者行放療或化療前,先行光免疫治療是不是更好呢。只是光免疫治療不可能治療所有的癌癥,原則上還是要結合實際情況的。
――關于腦腫瘤,與德國、荷蘭的大學共同研究,進展如何?
小林: 研究比較順利,特別是荷蘭很配合。但是歐洲的臨床試驗遵行歐盟和各自國家2個標準,非常復雜,不像美國和日本那么流暢。

日本就醫網的溫馨提示:
醫學上疾病治療的理論與實際是有很多出入的,臨床試驗成功后才能初步確認該治療的有效性,之后還需要長期的觀察以核實有效性及副作用,請患者朋友們客觀看待新技術。


