日本NivoCUP試驗結果公布:納武利尤單抗治療原發灶不明轉移癌有效
原發灶不明轉移癌 (carcinoma of unknown primary, CUP) ,是一種即使通過詳細的病史,完善的輔助檢查也不能確定原發位點,組織學確診為轉移癌的惡性腫瘤。CUP約占所有癌癥的2%~5%,全世界發病率約為每 100,000人中5.3~19人,中位生存期為6-12 個月,預后較差。約80%的CUP患者無特異性治療方法,通常使用經典的鉑類化療藥物進行藥物治療。
最近,日本近畿大學醫學部內科腫瘤學系通過對CUP進行的免疫組化 (IHC)和基因表達譜分析的結果顯示,CUP可能與其他癌癥類型相似,同樣適用免疫檢查點抑制劑(ICI)。
但由于目前ICI 對CUP療效的數據有限,研究者們正在進行一項名為NivoCUP的多中心,開放標簽,由醫師主導的 II 期試驗,以評估PD-1抗體納武利尤單抗單藥治療 CUP的療效和安全性。
《試驗方法》
受試者為滿足以下條件的CUP患者。*預后良好的CUP患者除外。
(1)具有可評估病灶(基于實體腫瘤療效評價標準RECIST 1.1);
(2)ECOG體能狀態 (PS評分) 為 0~ 1分;
(3)具有試驗登記前 1 年內采集的腫瘤組織;
(4)無論先前是否接受過化療。如先前接受過化療,至少接受過1周期以上含鉑類方案。
從2018 年 2月19日~ 2019 年8月9日,日本國內10個機構共計登記了56 例患者,其中先前接受過化療者45 例,未接受治療者11例。這些患者接受最多52個周期(2年)的納武利尤單抗治療(240 mg/間隔2周),直至出現疾病進展 (PD) 或不可接受的毒性。
主要終點:先前接受過化療患者的客觀緩解率(ORR)。
入組患者被分為“既往接受治療組”和“未治療組”。
★中位年齡:66.0歲(范圍39-80歲),64.0歲(52-80歲);
★男性:17 例(37.8%),5例(45.5%);
★ECOG -PS評分 0/ 1:22.2%/77.8%,54.5%/45.5%;
★轉移灶數量1/2/3以上:44.4%/17.8%/37.8%,54.5%/36.4%/9.1.%;
★既往接受治療組先前治療周期1/2/3以上:57.8% /20.0%/22.2%,多為卡鉑+紫杉醇聯合治療方案。
★截至2020 年2月9日中位隨訪時間:既往接受治療組8.4個月(范圍0.1~21.6個月),未治療組17.2個月(0.1~21.3個月)。既往接受治療組中仍有7名患者 (15.6%) 在持續接受治療。共有49例患者因疾病進展(PD)停止治療,其中既往接受治療組38名,未治療組11名。
《試驗結果》
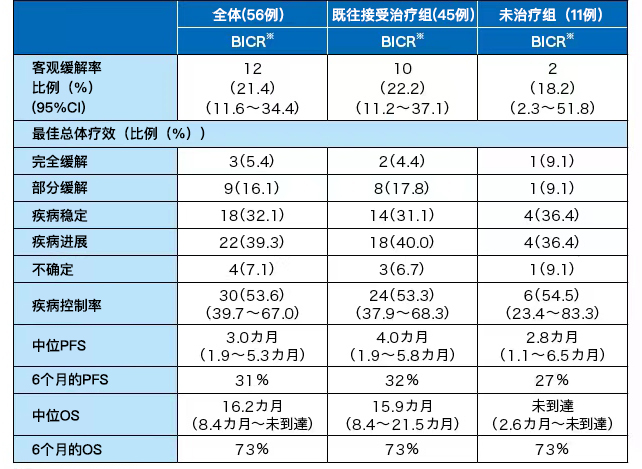
1、既往接受治療組客觀緩解率22.2%,未治療組18.2%,總體客觀緩解率(ORR) 為 21.4%。
【既往接受治療組】
★客觀緩解率(ORR):22.2%(95%CI 11.2~37.1%)。
★完全緩解(CR)2例(4.4%);部分緩解(PR)8例(17.8 %)。
★中位緩解持續時間:12.4個月(范圍 2.8~> 8.4個月)。
★中位無進展生存期(PFS):4.0個月(95% CI 1.9~5.8個月),6 個月時32%。
★中位總生存期(OS):15.9個月(8.4~21.5 個月),6個月時73%。
【未治療組】
★客觀緩解率(ORR):18.2%(95%CI 2.3~51.8%)。
★完全緩解(CR)1例;部分緩解(PR)1例(如表)。
★中位緩解持續時間:3.7個月(范圍2.3~5.1個月)。
★中位無進展生存期(PFS) :2.8個月(95% CI 1.1~6.5個月),6個月時27%。
★中位總生存期(OS):未達到(95% CI 2.6個月未達到),6個月時73%。
總體客觀緩解率(ORR) 為 21.4%。
(表1)基于 RECIST 1.1的最優綜合療效
2、PD-L1≥1%,高TMB,MSI-High時療效最佳
接下來,研究者們通過對受試者腫瘤的組織學類型,基因突變狀態以及二代測序(NGS) 分析結果得出的推測原發灶,轉移模式,ICI生物標志物PD-L1的表達,微衛星不穩定性(MSI)和腫瘤突變水平(TMB),對納武利尤單抗的臨床療效進行了評估。
結果顯示:
★按照組織類型進行的評估中,納武利尤單抗的療效沒有差異。
★關于轉移模式,僅有淋巴結轉移病例(19 例)的 ORR,PFS和OS均優于其他病例(37 例)。
★根據NGS分析結果,對推測原發灶治療相對敏感的癌癥類型(大腸癌、乳腺癌、卵巢癌、非小細胞肺癌等)與其他癌種,預后和納武利尤單抗療效沒有明顯差異。
★PD-L1表達狀態評估55例(基于免疫組化IHC)。
PD-L1 TPS 或CPS ≥ 1% 的患者分別為30.9%和78.2%。
PD-L1 TPS ≥1%、≥10%,≥50%的患者中,ORR分別為 41.2%,46.7% 和 57.1%;
PD-L1 TPS<1%的患者僅為13.2%。
PD-L1 CPS ≥ 1%、≥10%、≥50% 患者的ORR分別為 27.9%,31.3% 和 40.0%,而 PD-L1 TPS<1%的病例為0%。
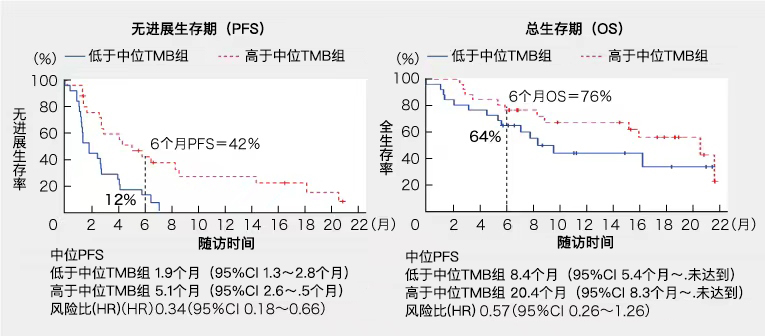
★TMB評估50例,中位數7.75 mut/Mb。
高于中位TMB患者的ORR,PFS和OS均優于低于中位TMB的患者。(如表2)。
(表2)高于中位TMB /低于中位TMB的預后
★MSI評估42例,其中MSI-high 2例(4.8%)。這兩例的推測原發灶分別為胰腺腺癌和腎細胞癌,TMB值分別為23.4 mut/Mb和25.1 mut/Mb。數據統計截止時此2例均顯示部分緩解(PR),并繼續接受治療。
既往接受治療組的43 名微衛星穩定性 (MSS)患者中,ORR為 18.6%(95% CI 8.4~33.4%)。研究者認為:“即使在MSS 病例中,納武利尤單抗仍可有效改善預后。”
★最常見的基因突變是TP53,其次是EGFR和KRAS。這些基因突變的存在與否與納武利尤單抗的療效無關。
3、不良事件(AE)無加劇
試驗觀察到不良反應53例。其中3/4級為34例(60.7%),重度不良反應27例(48.2%),其中 4 例因此停用納武利尤單抗。無治療相關的死亡。
最常見的AE為便秘(13 例,23.2%),貧血(10 例,17.9%),腹瀉(10 例,17.9%),甲狀腺功能減退(9 例,16.1%),皮疹(9 例,16.1 %)。
免疫相關不良反應32 例 (57.1%),但大多為1/2級。3/4級共4例,其中急性腎損傷2例,肝炎和皮疹各1例。
從這些結果來看,“納武利尤單抗對 CUP患者的臨床治療有效,可能是 CUP患者的一個新治療選擇。”
《試驗結論》
① 推測:免疫檢查點抑制劑(ICI)可能對CUP長期有效。
② PD-L1表達,MSI和TMB可能對納武利尤單抗的治療效果有預測作用。
* TPS-Tumor Proportion Score:腫瘤比例評分,腫瘤細胞中PD-L1表達陽性細胞的百分比.
* CPS-Combined Positive Score綜合陽性評分,腫瘤細胞和腫瘤浸潤性免疫細胞(淋巴細胞、巨噬細胞)在“腫瘤細胞總數”中 PD-L1 表達陽性細胞的百分比.


